
胎児ドック(胎児診断)

絨毛検査、羊水検査、超音波スクリーニング検査による胎児診断(出生前診断)とカウンセリングを行います。
資格認定をうけた周産期(母体・胎児)専門医が、お母さんとお腹の中の赤ちゃん( 胎児) について診断を行うのでご安心ください。
遺伝カウンセリングのご案内
当クリニックでは、胎児診断をお受けになる方に遺伝カウンセリングをお受けいただいております。
胎児診断は、出生する以前に赤ちゃんの病気を詳しく知る内容の検査であり、予期せぬ結果の場合には心理的負担の増大することになりうるため、事前に検査についての理解を深めたうえでお受けになる事が望まれます。
遺伝カウンセリングでは、検査前に検査の内容、方法、検査結果により想定されうる選択肢に関する情報をお伝えしたうえで、ご夫婦の目的、ご心配に見合う検査を選択したり、将来の見通しを立てていけるよう支援します。また、検査後には得られた結果の解釈を説明し、生じうる心理的影響への支援をおこなっていき、過程を支援していきます。
どの検査を選択すべきか迷われている、検査を受けるにあたりご心配な点がある方は、ぜひ遺伝カウンセリングの場をご活用ください。
胎児診断の種類
非確定的検査
赤ちゃんに病気のある可能性がどれくらいの確率であるかを調べる検査です。
NIPT(新型出生前検査)(妊娠10~15週)
母体血を採取して検査します。
NT (Nuchal translucency) (妊娠11~13週 ※12週が最適です)
超音波検査にて行います。
NT + 母体血清マーカー 組み合わせ検査(妊娠11~13週 ※12週が最適です)
超音波検査によるNT測定と母体血清マーカーを組み合わせてリスク算出をします。
クアトロテスト(妊娠15~18週頃)
母体血を採取して血液中の成分を測定します。
確定的検査
病気があるかないかを調べ、病気を診断し確定する検査です。
染色体検査
-
羊水検査 (妊娠16~19週)
-
絨毛検査 (妊娠11~14週頃まで)
胎児超音波検査
胎児ドック(胎児診断)の流れ
area{ outline: auto; }
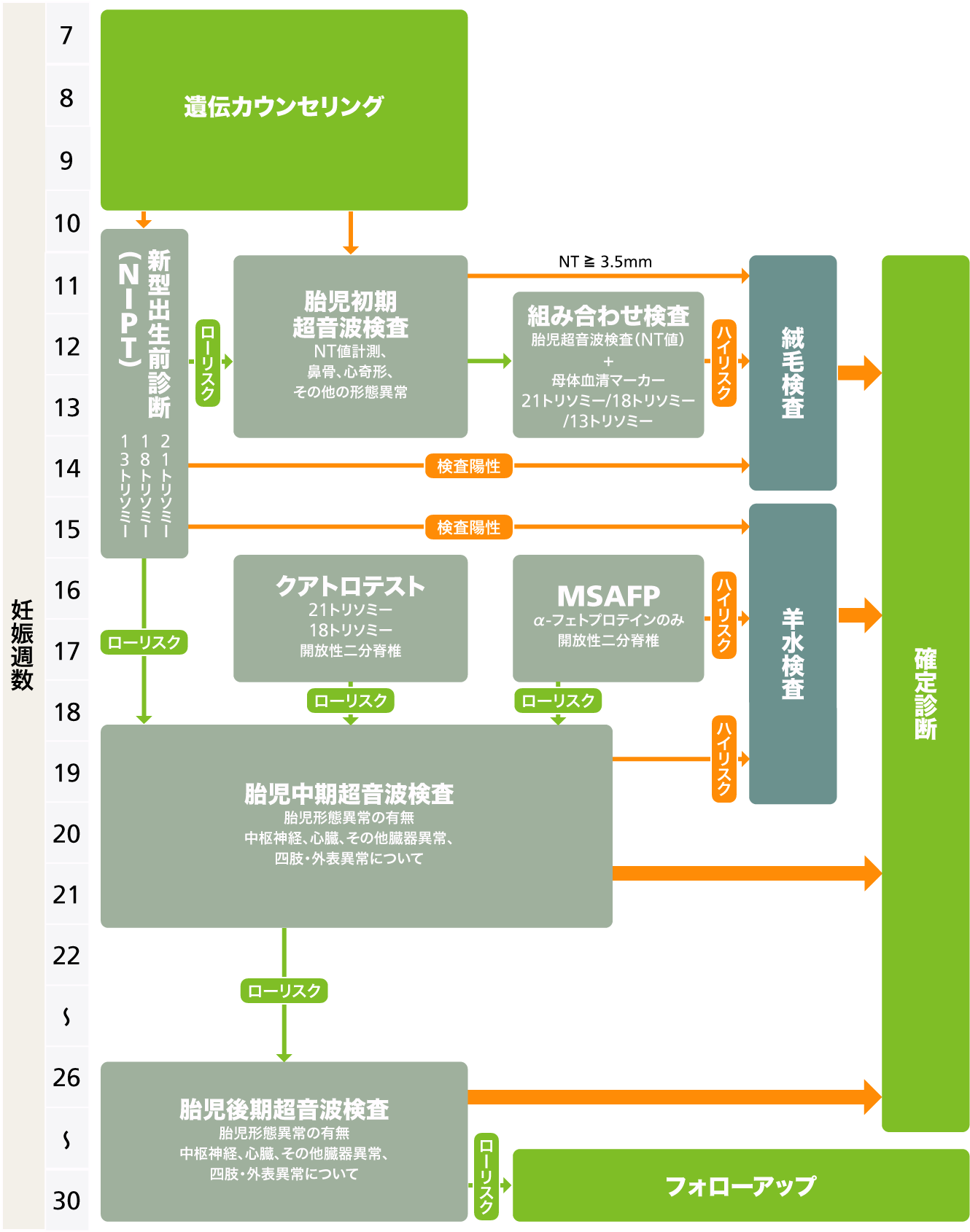
妊娠初期検査 (妊娠10~16週)
赤ちゃん(胎児)にどれくらいの可能性で病気があるかを調べる検査です。この検査結果によって、より詳しい胎児診断をするかどうかをご相談させていただきます。
この検査は任意の検査になりますので、ご希望がある方、詳しい内容をお知りになりたい方は、胎児診断前カウンセリングをお受けください。
NIPT(妊娠10~15週)
新型出生前診断(NIPT)は、「母体血を用いた新しい出生前遺伝学的検査」で、「non-invasive prenatal genetic test(無侵襲的出生前遺伝学的検査)」とも呼ばれています。
新型出生前診断(NIPT)は、お母さんから採血した血液中に存在する赤ちゃんのDNA断片を分析してダウン症候群(21トリソミー)、エドワーズ症候群(18トリソミー)、パトウ症候群(13トリソミー)の染色体異常を調べる非確定的診断検査です。
新型出生前診断(NIPT)は、お母さんから採血した血液だけを使う検査なので、お母さんにも胎児にも安心・安全な検査です。
新型出生前診断(NIPT)は、他の非確定的診断検査と比べて、陽性・陰性の的中率が高く、検査結果の信頼性・信憑性が高いことも特徴の一つですが、検査結果が高リスク(陽性)の場合でも、診断結果を確定させるためには、確定的診断検査(絨毛検査、羊水検査)を受ける必要があります。
当院は、令和4年9月12日に開催された第4回出生前検査認証制度等運営委員会において、NIPTを実施する連携施設として認証されました。
初期超音波検査(妊娠11~13週)
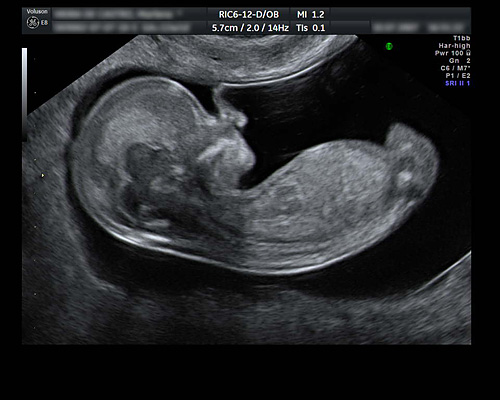
初期検査・胎児超音波スクリーニング
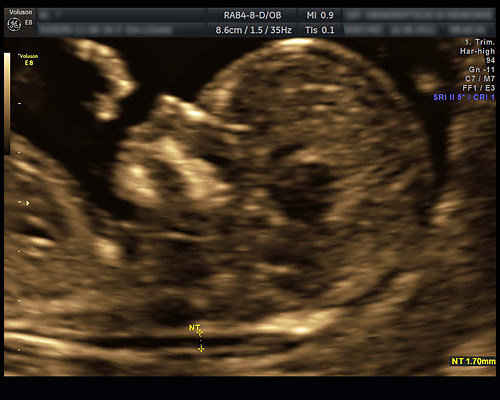
NT測定
Nuchal translucency (NT)、鼻骨の確認(妊娠11週0日~13週6日)
NT(Nuchal Translucency)とは妊娠初期に超音波検査で見られる、胎児の後頸部皮に存在する低エコー域を示します。時にこの低エコー域を“むくみ”と表現することもありますが、このNTはどの胎児にも見られます。
通常よりもNTが厚い場合に、染色体異常や心形態異常、その他の病気の可能性が高くなるといわれています。
NT増加は、心臓の形態異常、頭頸部の血流うっ滞、リンパ系還流障害、胎児貧血などの機序で発生するといわれています。
また、NTの測定に加え、同時期の胎児の鼻骨の有無や、心臓房室弁逆流の有無なども、胎児の病気の可能性を示すものとして知られています。
(胎児の頭殿長:Crown Rump Length(CRL) 45~84mm)、妊娠14週以降では、NTは減少し自然に消失する場合が多くあります。
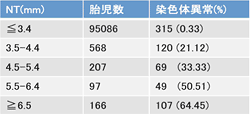
NTが3.5mm以上の場合(全妊娠の約1%)、染色体異常のリスクが高くなりますが、NTが厚いからといって必ず染色体異常やその他の病気があるというわけではありません。
NT計測、鼻骨の確認以外にも、表に示す項目についても超音波検査を行い確認いたします。
妊娠初期の評価項目
| 観察部位 | 観察項目 | 観察内容 |
|---|---|---|
| 頭部 | 頭蓋骨 | 半球状,変形や欠損の有無 |
| 大脳鎌 | 正中 | |
| 脈絡叢 | 側脳室の大半を占める.脈絡叢嚢胞の有無 | |
| 頸部 | 形態 | 嚢胞や浮腫の有無 |
| 顔面 | 眼球* | 水晶体の有無 |
| 鼻骨* | 有無 | |
| 胸部・心臓 | 肺 | 両側に均一,胸水や腫瘤の有無 |
| 心臓軸 | 左側に傾く | |
| 四腔断面 | 左右の均衡が保たれている | |
| 横隔膜 | 腹部との境界が連続的 | |
| 腹部 | 胃胞 | 左上腹部 |
| 腎臓 | 両側 | |
| 膀胱 | 骨盤部 | |
| 臍部 | ヘルニアや欠損の有無 | |
| 臍帯動脈 | 膀胱の両側から2本 | |
| 脊椎 | 脊椎 | 変形,皮膚の欠損や膨隆の有無 |
| 四肢 | 上肢 | 前腕,上腕の確認 |
| 下肢 | 下腿,大腿の確認 | |
| 胎盤 | 形態 | 絨毛膜下血腫の有無 |
* 任意項目のため必ずしも必須ではない
母体血清マーカー検査
お母さんの血液中の物質を測定して、現在、お母さんのおなかの中にいる赤ちゃんがダウン症候群や 18-トリソミー、神経管閉鎖障害(二分脊椎)などの異常を持っているかどうかの確率を調べる検査です。
染色体異常の中で、ダウン症候群以外は超音波検査などである程度の診断が可能になってきていますが、ダウン症候群は絨毛検査あるいは羊水検査をしなければ診断できません。従って、この検査はダウン症候群を心配される方が絨毛検査または羊水検査を受けるかどうかを決めるための情報を得る目的で行う検査です。しかし、絨毛検査や羊水検査は、その検査によって流産や胎児が死亡するリスクが約 300回の検査に 1人程度があります。母体血清マーカー検査を行うことによって高齢出産であっても、ダウン症候群の可能性が低いことがわかれば、絨毛検査や羊水検査をしないことを選択することもできます。また、若い妊婦さんが母体血清マーカー検査を受けた結果、リスクが高い場合には絨毛検査または羊水検査を受けるという選択も可能です。この様にこの検査は、絨毛検査や羊水検査を受けるかどうかを妊婦さん自身が判断するための一つの情報となります。
現在、東京マザーズクリニックで行っている母体血清マーカー検査には2種類あります。
-
NT検査+母体血清マーカー(妊娠11〜13 週頃)
お母さんの血液中の2つの物質(PAPP-A、hCG)を測定し、同時期に行う超音波初期検査で測定するNT(Nuchal Translucency)値を組み合わせることにより、赤ちゃんのダウン症候群や18トリソミーのリスクを推定する検査です。 NT検査単独よりもNT検査に母体血清マーカーを組み合わせることにより、ダウン症候群や18トリソミーのリスク算出の精度(信頼性)がより高くなります。この検査の結果、リスクが高い場合には、絨毛検査あるいは羊水検査により確定検査を行うことを検討していただきます。 -
クアトロテスト(妊娠15〜18 週頃)
お母さんの血液中の4つの物質(APF、hCG、uE3、InhibinA)を測定することにより、染色体異常の中のダウン症、18トリソミー、そして神経管閉鎖障害(二分脊椎)のリスクを推定する検査です。この検査で生まれてくるダウン症候群の80%が異常値を示します。
妊娠中期検査 (妊娠19~26週ごろ):胎児超音波スクリーニング
赤ちゃん(胎児)に病気がないかどうかを検査いたします。また胎児心臓についても詳しく調べます(胎児心エコー検査)。この検査では4D超音波検査も含みます。
胎児超音波スクリーニング
中期検査・胎児超音波スクリーニング(動画)
一般的には産まれた赤ちゃんの約2%に何らかの構築異常がみられるといわれています。最近の超音波診断技術の進歩により、それらの多くはお腹の中で見つかることが多くなってきています。
胎児超音波スクリーニングは、赤ちゃんの形態的な異常や胎盤・臍帯(へその緒)の異常を的確に診断することで、適切な出生前後の管理・治療を行うことを目的としています。
万が一胎児に何らかの異常がある場合、それを出生前にみつけることで、赤ちゃんにとって最適な分娩施設を選択したり、適切な分娩の時期や方法を決定したりすることが可能です。
たとえば先天性心疾患の中には出生後早い時期に手術が必要になる病気もあります。そういった病気がある程度出生前に分かっていれば、新生児の心臓手術ができる施設で分娩を行い、早期の手術に備えることが可能となります。
胎児超音波スクリーニングで表に示す項目について確認いたします。
妊娠中期の評価項目
| 観察部位 | 観察項目 | 観察内容 |
|---|---|---|
| 頭部 | 頭蓋骨 | 半球状,変形や欠損の有無 |
| 大脳鎌 | 正中 | |
| 側脳室 | 拡大の有無 | |
| 脈絡叢 | 脈絡叢嚢胞の有無 | |
| 小脳 | 低形成,虫部欠損の有無 | |
| 大槽 | 拡大の有無 | |
| 頸部 | 形態 | 嚢胞や腫瘤の有無 |
| 顔面 | 眼球 | 水晶体の有無 |
| 口唇 | 口唇裂の有無 | |
| 胸部 | 肺 | 両側に均一,胸水や腫瘤・嚢胞の有無 |
| 左右の均衡が保たれている | ||
| 横隔膜 | 腹部との境界が連続的 | |
| 心臓 | 四腔断面 | 左右の確認,心拡大の有無,心臓軸が左方 |
| 正常脈で不整脈がない | ||
| 左右心室・心房の形態,左右差の有無 | ||
| 心室中隔の連続性 | ||
| 房室弁 | ||
| 肺静脈の流入 | ||
| LVOT断面 | 大動脈の起始 | |
| RVOT断面 | 肺動脈の起始 | |
| 3V view | 肺動脈・上行大動脈・上大静脈の整列と大きさ | |
| 3VT view | 動脈管弓と大動脈弓の大きさと位置 | |
| 血流方向 | ||
| 腹部 | 胃胞 | 左上腹部 |
| 泌尿器 | 腎臓 | 両側,腎盂拡大の有無 |
| 膀胱 | 骨盤部 | |
| 臍部 | ヘルニアや欠損の有無 | |
| 臍帯動脈 | 膀胱の両側から2本 | |
| 脊椎 | 脊椎 | 変形,皮膚の欠損や膨隆の有無 |
| 四肢 | 上肢 | 前腕,上腕の確認 |
| 下肢 | 下腿,大腿の確認 |
LVOT:left ventricular outflow tract,RVOT:right ventricular outflow tract,3V:three-vessel,3VT:three-vessel tracheal
超音波検査(妊娠19~21週)
この時期の超音波検査をご希望の方に検査を行います。
超音波検査(妊娠24~26週)
当クリニックで妊婦健診を受けられる方に受けていただく検査です。
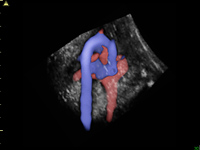
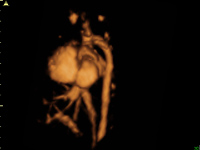
胎児心エコー検査
妊娠後期検査(妊娠28~32週ごろ):胎児超音波スクリーニング
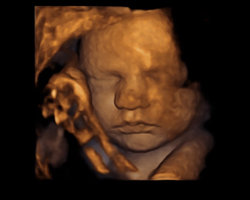
後期検査・胎児超音波スクリーニング
赤ちゃん(胎児)の発育の具合や健康状態を中心に、赤ちゃんに病気がないかどうかについて検査いたします。
当クリニックで妊婦健診を受けられる方に受けていただく検査です。
確定的検査
染色体検査
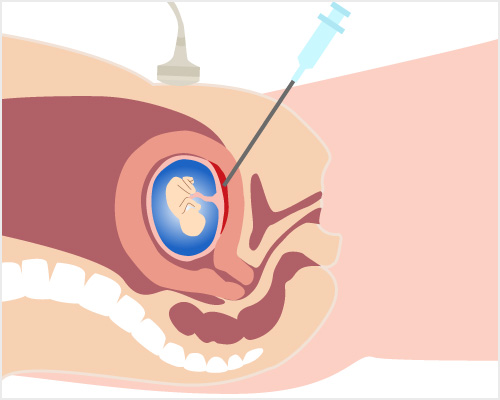
経腹的CVS

経頚管的CVS
絨毛検査(CVS)
妊娠11週~14週未満に行う検査です。お母さんのお腹から絨毛採取する方法(経腹的)と子宮の入り口から採取する方法(経頚管的)の2種類があります。
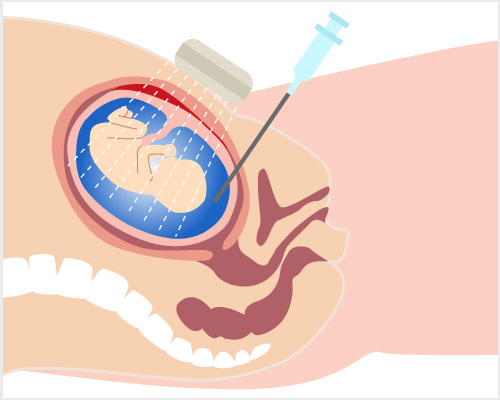
羊水検査
羊水検査
妊娠16~18週に行う検査です。この検査はお母さんのお腹の上から穿刺し羊水を採取する方法です。
セカンドオピニオン
受診方法・受診費用
| 当院分娩予定で胎児ドック検査ご希望の方 | |
|---|---|
| 遺伝カウンセリングのみ | 10,000円 |
| NIPT | 125,000円 |
| 胎児スクリーニング(NT計測含む) | 18,000円 |
| NT + 母体血清マーカー組み合わせ | 53,000円 |
| クアトロテスト | 35,000円 |
| 中期胎児スクリーニング | 20,000円 |
| 絨毛検査 | 205,000円 |
| 羊水検査 | 205,000円 |
※ 受診は完全予約制となっています。クリニックまでお問い合わせください。
※ 他院で分娩予定の方の料金は異なります。別途お問い合わせください。
※ 多胎児に関しては別途お問い合わせください。
※ 当院でご出産予定の方もご希望によりお受けいたします。
※ キャンセルは一週間前までお受けします。それ以降のキャンセルは代金をいただきます。
- 〒158-0098 東京都世田谷区上用賀4-5-1
- 東急田園都市線用賀駅よりタクシー 約5分、徒歩約13分











